Autore: Dott.ssa Valentina Decimi
Autore: Dott.ssa Valentina Decimi
Il sole è sicuramente un grande amico per tutti, soprattutto per i bambini.
E’ bene però conoscere in maniera un po’ più dettagliata anche quali sono gli elementi nocivi contenuti nei raggi solari e i possibili danni che essi possono creare alla pelle dei bambini.
La luce solare si suddivide in diverse lunghezze d’onda:
- la luce visibile
- i raggi infrarossi
- i raggi ultravioletti (UVR): responsabili dei danni causati alla pelle.
I raggi ultravioletti (UVR) si suddividono a loro volta in:
- UV-A: hanno effetti moderati sul danneggiamento cutaneo rispetto ai raggi UV-B ma sono tuttavia in grado di penetrare in profondità nel derma distruggendo capillari, collagene ed elastina, provocando eritemi e danneggiando la pelle;
- UV-B: penetrano più profondamente nella cute e sono i principali responsabili dei danni alla cute;
- UV-C: sono particolarmente dannosi per la salute ma vengono trattenuti dalla fascia di ozono e per questo non hanno effetti particolari sulla pelle. Il rischio di esposizione a questi raggi aumenta in alta quota.
La pelle dei bambini ha due caratteristiche che la rendono maggiormente suscettibile ai danni provocati dai raggi UV:
- è più sottile e pertanto più facilmente penetrabile
- i melanociti, le cellule che producono la melanina, rispondono meno efficacemente rispetto all’adulto e pertanto la pelle risulta più vulnerabile.
Le zone maggiormente colpite dai danni dei raggi UV sono il viso, gli zigomi, il tronco, il petto, mani e piedi, ovvero le zone maggiormente esposte.
In questo articolo affronteremo i danni cutanei più comuni legati al sole, l’eritema solare, le fotodermatosi e lo sviluppo dei tumori della pelle, vedremo come proteggere i bambini dall’insorgenza di queste problematiche ricordando però anche cosa può fare il sole come “amico”.
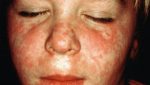
L’eritema solare
a) Cos’ è:
L’eritema è un’ustione di primo grado che compare poche ore dopo l’esposizione al sole, in particolare dalle 2 alle 4 ore dopo: l’esposizione della cute alle radiazioni solari causa vasodilatazione, aumenta il volume di sangue che affluisce al derma e si genera pertanto un arrossamento della cute.
La dose minima di raggi solari capace di indurre eritema dipende da diversi fattori quali il tipo e lo spessore della pelle, la quantità di melanina contenuta nell’epidermide, la capacità della cute stessa di produrre melanina in risposta all’esposizione solare e l’intensità della radiazione.
In assenza di ulteriori esposizioni l’eritema solare regredisce spontaneamente in 48-72 ore con una lieve desquamazione della cute.
b) Come si manifesta:
I sintomi dell’eritema possono essere diversi:
- pelle rossa e dolente
- cute calda
- puntini rossi
In caso di scottature più gravi possono associarsi:
- vescicole/bolle
- edema (gonfiore) della cute
- febbre, brividi, malessere
c) Cosa fare e cosa non fare:
Soprattutto nel caso di bambini non si dovrebbe arrivare alla cosiddetta “scottatura” e l’applicazione di una buona crema protettiva e il rispetto delle “buone regole del sole” (vedi paragrafi successivi) dovrebbero riuscire ad evitare l’insorgere dell’eritema.
E se l’eritema compare lo stesso?
La prima precauzione da mettere in atto è evitare l’ulteriore esposizione al sole per qualche giorno.
Per lenire l’irritazione si possono utilizzare creme idratanti, meglio se emulsioni di olio in acqua in quanto idratano maggiormente. La doccia va fatta evitando acqua molto calda e utilizzando oli o creme detergenti al posto del bagnoschiuma.
Si possono applicare impacchi freddi con un panno inumidito per alleviare il dolore.
Non utilizzare olio d’oliva sulle scottature perché contribuisce al surriscaldamento della pelle già infiammata!
Se compaiono vescicole/bolle non scoppiare in alcun modo le bolle in quanto esse sono comunque uno strato protettivo e, rompendole, non solo si rallenta il processo di guarigione ma si aumenta anche il rischio di sovrainfezione.
In presenza di vescicole/bolle è utile, inoltre, una valutazione da parte di uno specialista pediatra per decidere se necessaria l’applicazione di una crema cortisonica e/o pomate antibiotiche.
Qualora l’eritema si associ a sintomi “sistemici” quali febbre, brividi, malessere generale è indicato far valutare il bambino da uno specialista pediatra.

Le fotodermatosi
Alcuni soggetti costituzionalmente predisposti possono presentare delle “fotodermatosi”, ovvero delle affezioni della cute (eritema, orticaria ecc.) che compaiono anche in seguito ad una esposizione solare lieve o comunque normalmente insufficiente a scatenare dei sintomi.
Per indicare questo fenomeno si usa il termine di “FOTOSENSIBILITA’” ovvero tendenza dell’organismo, in caso di esposizione al sole, ad attivare il sistema immunitario in modo “anomalo” ed eccessivo provocando infiammazione ed eruzione a livello cutaneo.
La condizione di “fotosensibilità” viene spesso etichettata, anche dal paziente stesso, come “allergia al sole” ma la definizione non è propriamente corretta in quanto il meccanismo patogenetico che sta alla base del fenomeno non è una reazione di tipo “reaginico” ma una reazione di “ipersensibilità ritardata”.
Tra le fotodermatosi più comuni abbiamo:
a) La Dermatite polimorfa solare (DPS): è il secondo disturbo, dopo l’eritema, a carico della pelle provocato dal sole;
b) La Dermatite fotoallergica: l’infiammazione è scatenata dall’interazione del sole con una sostanza fotosensibilizzante (farmaci o creme);
c) L’orticaria solare.
a) La Dermatite Polimorfa Solare
La dermatite polimorfa solare (DPS) o eritema polimorfo solare, è la più frequente delle fotodermatosi e colpisce il 10-20% della popolazione caucasica. Il nome deriva dal fatto che l’eritema, ovvero l’arrossamento, è la manifestazione di base di questo disturbo ed è definito “polimorfo” in quanto si associa a diverse forme cliniche: papule eritematose (piccoli rilievi cutanei), placche (rilievi cutanei più estesi), vescicole, pustole. Generalmente provoca prurito più o meno intenso.
Interessa le aree fotoesposte e la sua caratteristica è che compare in seguito ad una esposizione modesta alla luce solare, generalmente entro le prime due ore. Tende solitamente a migliorare a mano a mano che la pelle inizia a “tollerare” il sole, in quanto l’esposizione ripetuta al sole fa diminuire la sensibilità della pelle ai raggi solari: si chiama fenomeno dell’ ”hardening”- rafforzamento.
Il trattamento in acuto della dermatite polimorfa solare è costituito da impacchi freschi e, nei casi con maggiore prurito, il medico potrà valutare la somministrazione di antistaminici, creme a base di corticosteroidi o, nei casi più gravi, corticosteroidi per via orale.
La dermatite polimorfa tende a scomparire esponendo il soggetto a dosi gradualmente crescenti di sole. Si crea un “allentamento” dei melanociti a rispondere alle radiazioni solari e si fa una sorta di “vaccino” che tende a “desensibilizzare” chi risponde in maniera eccessiva ai raggi ultravioletti.
Gli effetti di questo “rafforzamento” durano tutta l’estate ma spesso le eruzioni cutanee si ripresentano in tutta la loro intensità l’anno successivo.
In alcuni soggetti il dermatologo potrà valutare se eseguire la “fototerapia” ovvero una terapia ambulatoriale che consiste nell’esporre la pelle a dosi crescenti controllate di raggi ultravioletti.
b) La Dermatite fotoallergica
Nella dermatite fotoallergica la reazione cutanea è scatenata dall’interazione dei raggi ultravioletti con una sostanza chimica applicata sulla pelle (creme, a volte si tratta di ingredienti contenuti nelle stesse creme solari, cosmetici, profumi) o ingerita per via orale (farmaci).
Tra i farmaci maggiormente coinvolti nelle reazioni fotoallergiche ci sono:
- antibiotici (per lo più le tetracicline e i sulfamidici)
- alcuni contraccettivi orali
- diuretici
- fenotiazine usate per curare patologie psichiatriche
- alcuni antidolorifici da banco come ibuprofene, naprossene e ketoprofene
I sintomi della dermatite fotoallergica sono rossore e prurito talvolta associati a piccole vescicole.
L’eruzione cutanea può estendersi anche nelle zone non esposte alla luce solare. E’ una reazione di “ipersensibilità ritardata” quindi i sintomi cutanei possono comparire anche a distanza di 1-2 gg dall’esposizione al sole.
La terapia è innanzitutto l’identificazione e l’allontamento della sostanza scatenante. Molto spesso è difficile risalire alla sostanza implicata nella reazione e bisogna effettuare un lavoro di investigazione accurato prendendo in cosiderazione tutti i farmaci, i cosmetici, le creme e i profumi utilizzati.
Anche in questo caso, nelle eruzioni più gravi, sarà i medico a valutare l’utilizzo di antistaminici o corticosteoridi per spegnere il processo infiammatorio.
c) L’orticaria solare
Consiste in una eruzione pomfoide che compare entro pochi minuti dall’esposizione solare. Talvolta può essere associata a gonfiore intorno agli occhi e alle labbra. Normalmente scompare in un lasso di tempo variabile dai 30 minuti alle due ore ma tende a ricomparire alla successiva esposizione al sole.
La terapia consiste in antistaminici per via orale, da somministrarsi sempre su indicazione medica.
Nevi e melanomi
Un’adeguata protezione dal sole non ha il solo scopo di evitare i danni immediati che le radiazioni ultraviolette possono provocare alla cute ma deve essere anche vista come un “investimento” a lungo termine nella salute dei nostri bambini.
L’esposizione a forti quantità di sole, anche episodiche o infrequenti, è un fattore importante nella patogenesi dei tumori cutanei, in particolare del melanoma maligno. I melanociti dei bambini e degli adolescenti sono più sensibili ai danni causati dal sole e più facilmente si possono instaurare alterazioni del DNA che possono portare alla formazione dei cosiddetti “nevi instabili”, i quali a loro volta possono degenerare in tumori maligni.
Diversi studi hanno permesso di riscontrare che l’eposizione intensa alla luce solare sufficiente per determinare ustioni, nel bambino e nell’adolescente, aumenta il rischio di melanoma di 2,2 volte per 5 ustioni solari rispetto a nessuna ustione.
Sole e creme protettive
Come scegliere l’adeguata protezione solare?
Il principale elemento che caratterizza la crema protettiva solare è il fattore di protezione solare (SPF). Il fattore di protezione solare si riconduce alla quantità di raggi UV che vengono bloccati ed a quanto viene ritardato l’insorgere dell’eritema.
Una crema di protezione solare con SPF 30 blocca circa il 97% dei raggi UV. Tuttavia, con l’uso attuale delle creme solari, si è osservato che l’effettiva protezione apportata dalla crema è molto più bassa rispetto a quello che ci si dovrebbe aspettare perché la quantità utilizzata è meno della metà della quantità raccomandata.
Nei bambini è sempre consigliata una protezione molto alta (50+) almeno fino ai 6 anni; dopo i 6-7 anni, man mano che la pelle si abbronza, si può passare ad una protezione alta (30) e poi intermedia (15-25).
Nella scelta di una buona crema solare si deve fare inoltre attenzione al fatto che abbia uno spettro di protezione sia verso i raggi UV-A che verso i raggi UV-B in quanto entrambi questi raggi sono dannosi alla cute.

Questo è il simbolo che dovrebbe comparire in etichetta se la crema fornisce protezione anche contro i raggi UVA.
La crema solare va applicata ogni 2 ore circa perché col trascorrere del tempo diminuisce l’efficacia protettiva.
Questa regola vale anche se non si fa il bagno e anche se si usa una crema water-resistant, cioè resistente all’acqua. La crema va inoltre spalmata sulla pelle asciutta e non sudata.
Le altre “buone regole” del sole
- L’esposizione dei bambini al sole andrebbe evitata nelle ore centrali della giornata, dalle 10 alle 16.00 quando l’intensità della radiazione è maggiore;
- alla crema solare, soprattutto se l’esposizione avviene nelle ore più calde della giornata, può essere utile associare un abbigliamento protettivo (maglietta) cercando comunque di non coprire eccessivamente il bambino e non impedire la naturale traspirazione della pelle;
- la protezione dai raggi solari deve avvenire non solo per la cute ma anche per gli occhi: un cappellino con visiera riduce l’esposizione degli occhi del 50% mentre gli occhiali da sole bloccano circa il 99% dello spettro dei raggi UV;
- oltre alla cute è importante la protezione delle mucose: le labbra andrebbero protette con adeguato stick con fattore di protezione.
Il sole come “amico”
Non bisogna però dimenticare che il sole è anche un grande alleato della nostra salute e, se l’esposizione avviene in maniera ponderata e sicura, sono molti i benefici che se ne possono trarre.
Il primo fra questi riguarda la produzione della vitamina D: è ormai noto a tutti che la vitamina D viene sintetizzata dal nostro organismo attraverso la pelle sotto l’azione del sole ed ha un ruolo importantissimo nella regolazione del metabolismo osseo e nella mineralizzazione di ossa e denti.
I raggi ultravioletti di tipo B penetrano nella pelle scoperta e convertono il 7-deidrocolesterolo qui presente in provitamina D3 che a sua volta diventa vitamina D3 (colecalciferolo), poi trasformata in altri tessuti (fegato e rene) nella forma biologicamente attiva.
La produzione attraverso l’esposizione al sole costituisce la principale fonte di origine per questa vitamina: in condizioni di adeguata esposizione ai raggi solari l’apporto di vitamina D è dovuto per la maggior parte (80-90%) alla sintesi di colecalciferolo a livello cutaneo, mentre la quantità di vitamina D contenuta negli alimenti (pesce, uova, burro, vegetali, funghi) è pari al 10-20% ed è insufficiente, da sola, a coprirne il fabbisogno.
Le abitudini di vita contemporanee hanno contribuito ad un importante incremento dei quadri di ipovitaminosi D, rendendo sempre più necessari gli interventi di supplementazione della vitamina D per via orale con lo scopo di evitare l’insorgere di problematiche ossee quali il rachitismo.
E’ bene pertanto bilanciare la protezione dai danni solari con un’adeguata esposizione, regolare e sicura, in modo da non perdere i benefici che ne possono derivare.
Al fine di favorire un’adeguata sintesi di vitamina D è stato calcolato che sono sufficienti l’esposizione delle braccia e della gambe per 15-30 minuti, almeno due volte alla settimana.
Si tenga presente, infine, che le creme solari protettive ad alto SPF bloccano i raggi UV impedendone l’assorbimento e di conseguenza interferiscono con la naturale sintesi di vitamina D: soprattutto nei bambini più grandi con pelle più scura o già abbronzata è utile, quindi, ridurre progressivamente il fattore di protezione della crema solare al fine di favorire l’assorbimento parziale dei raggi UV-B.
Leggi anche Spasmi Affettivi: Cosa Sono, Come Riconoscerli e Cosa Fare (e NON Fare…) [icon image=”fa-arrow-circle-right”]
[imic_button colour=”btn-primary” type=”enabled” link=”http://www.salvagenteitalia.org/blog/blog-pediatra/” target=”_self” extraclass=”” size=”btn-lg”]Altri articoli del Blog Pediatrico[/imic_button]